目前,全身糖皮质激素在儿科广泛应用,因其强大的抗炎、 免疫抑制、抗过敏及抗休克等作用,备受医师的青睐。但是在临床使用时也存在较多的问题,如指征把握不严,选择药物品种不适宜及使用时长不合理等。全身糖皮质激素的不合理使用可导致多种不良反应的发生,且可能会延缓儿童的生长发育。
本文根据多部指南,总结了全身糖皮质激素在儿科常见疾病中的适应证及用量用法,希望能对临床有所帮助。
1. 社区获得性肺炎 [1]
CAP 患儿无常规使用糖皮质激素的指征,不能将糖皮质激素作为「退热剂」。
(1) 适应证
以下情况可以短疗程 (3~5d) 使用:
喘憋明显伴呼吸道分泌物增多者;
中毒症状明显的重症肺炎,例如合并缺氧中毒性脑病、休克、脓毒症者,有急性呼吸窘迫综合征者;
胸腔短期有大量渗出者;
肺炎高热持续不退伴过强炎性反应者。
注意:有细菌感染患儿必须在有效抗菌药物使用的前提下,方可加用糖皮质激素。
(2) 糖皮质激素的用量用法
以下药物 3 选 1 即可: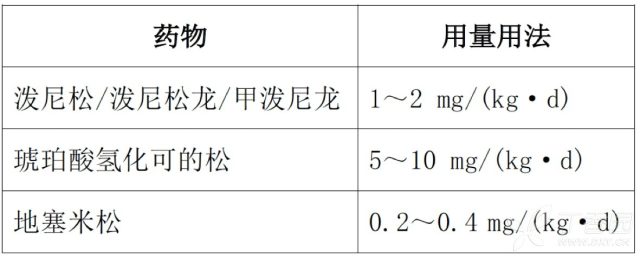
2. 肺炎支原体肺炎 (MPP)[2]
普通 MPP 无需常规使用糖皮质激素。
(1) 适应证
急性起病、发展迅速且病情严重的 MPP;
尤其是难治性肺炎支原体肺炎 (RMPP)。
考虑使用全身糖皮质激素,临床研究已证实了糖皮质激素在 RMMP 治疗中的有效性。
(2) 糖皮质激素的用量用法
不同的治疗方案孰优孰劣,目前尚缺乏对照研究,需要进行多中心随机对照研究探索最佳的疗程与剂量。
多数研究采用常规剂量与短疗程,甲泼尼龙 1~2 mg/(kg·d),疗程 3~5 d;
也有研究采用冲击疗法取得良好的效果;
有研究发现:持续高热大于 7 d、CRP ≥ 110 mg/L,白细胞分类中性粒细胞 ≥ 0.78,血清 LDH ≥ 478 IU/L,血清铁蛋白 ≥ 328 g/L 及肺 CT 提示整叶致密影,可能预示常规剂量糖皮质激素治疗效果不佳;
对 MPP 急性期患儿,如有明显咳嗽、喘息,胸部 X 线显示肺部有明显炎性反应及肺不张,可应用吸入型糖皮质激素,疗程 1~3 周。
3. 毛细支气管炎 [3]
不推荐常规使用全身糖皮质激素治疗,可选用雾化吸入糖皮质激素治疗。
4. 闭塞性细支气管炎 (BO)[4]
(1) 适应证
糖皮质激素能抑制炎症反应和纤维化形成,并能减少继发于病毒感染和过敏原触发的气道高反应性和支气管狭窄。具体疗程及给药方式需依据病情变化、定期评估而定。
全身应用:病情较重者或在病程早期应用。治疗无反应或出现明显副作用 (如免疫抑制、骨质疏松、生长迟缓等) 时,需及时停用。
(2) 糖皮质激素的用量用法

注意:有文献报道 9 例骨髓抑制后 BO 患儿,应用甲泼尼龙 10 mg/(kg·d),每月连用 3d,连用 1~6 个月,随访显示患儿血氧饱和度及肺功能改善明显。也有文献报道,为减少副作用,应用甲泼尼龙每月 1 次,每次 30 mg/kg,连用 3d。可供临床参考。
5. 支气管哮喘 [5]
(1) 哮喘缓解药物
哮喘急性发作时病情较重,吸入高剂量激素疗效不佳或近期有激素口服史或有危重哮喘发作史的患儿,早期加用口服或静脉糖皮质激素可以防止病情恶化、减少住院、降低病死率;
短期口服泼尼松或甲泼尼龙 1~7 d,每日 1~2 mg/kg(常用每日推荐剂量:2 岁以下不超过 20 mg,~5 岁不超过 30 mg,~11 岁不超过 40 mg,12 岁及以上总量不超过 50 mg),分 2~3 次。
对严重哮喘发作应及早静脉给药,常用药物有甲泼尼龙 1~2 mg/kg,或琥珀酸氢化可的松 5~10 mg/kg,可每 4~8 小时使用 1 次,一般短期应用,2~5 d 内停药。全身用糖皮质激素如连续使用 10 d 以上者,不宜骤然停药,应逐渐减量停用。短期使用糖皮质激素不良反应较少。
儿童哮喘急性发作时使用大剂量激素冲击疗法并不能提高临床有效性,却可增加与激素治疗相关的不良反应的危险性,故不推荐在哮喘治疗中使用激素冲击疗法。
(2) 哮喘长期控制:长期口服糖皮质激素 (指超过 2 周) 仅适用于重症未控制的哮喘患儿,尤其是糖皮质激素依赖型哮喘。
为减少其不良反应,可采用隔日清晨顿服。但因长期口服糖皮质激素副作用大,尤其是正在生长发育的儿童,应选择最低有效剂量,并尽量避免长期使用。
6. 手足口病 [6]
(1) 适应证
当重症病例出现神经系统受累表现 (精神差、嗜睡、易惊、谵妄;头痛、呕吐;肢体抖动,肌阵挛、眼球震颤、共济失调、眼球运动障碍;无力或急性弛缓性麻痹;惊厥。体征可见脑膜刺激征,腱反射减弱或消失),治疗时酌情应用糖皮质激素治疗;
(2) 参考剂量,以下药物 3 选 1
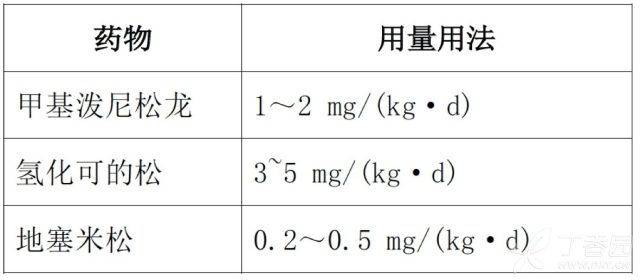
病情稳定后,尽早减量或停用,个别病例进展快、病情凶险可考虑加大剂量,如在 2~3 天内给予甲基泼尼松龙 10~20 mg/kg·d(单次最大剂量不超过 1 g)或地塞米松 0.5~1.0 mg/kg·d。
7. 新生儿细菌性脑膜炎 [7]
目前不推荐使用地塞米松,可能影响神经元发育,导致海马损伤。部分药物在使用激素后,血脑屏障通透性降低,使脑脊液中药物浓度下降。
8. 感染性休克 [8]
(1) 适应证
对液体复苏无效、儿茶酚胺 (肾上腺素或去甲肾上腺素) 抵抗型休克,或有暴发性紫癜、因慢性病接受肾上腺皮质激素治疗、垂体或肾上腺功能异常的脓毒性休克患儿应及时应用肾上腺皮质激素替代治疗。
(2) 糖皮质激素的用量用法
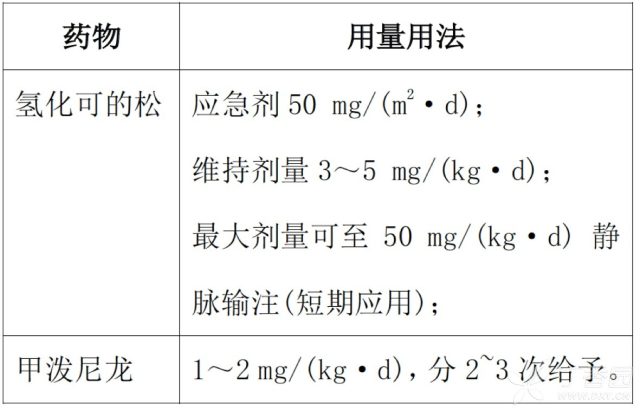
注意:一旦升压药停止应用,糖皮质激素激素逐渐撤离。
(3) 对无休克的脓毒症患儿或经足够液体复苏和升压药治疗后血流动力学稳定的脓毒性休克患儿,无需糖皮质激素治疗。
9. 过敏性紫癜 (HSP)[9]
(1) 适应证
适用于 HSP 胃肠道症状、关节炎、血管神经性水肿、肾损害较重及表现为其他器官的急性血管炎患儿。
注意:HSP 腹痛时应用激素治疗要注意严密观察肠套叠、肠穿孔、腹膜炎等急腹症症状和体征;多个随机对照试验证明早期应用糖皮质激素不能阻止 HSP 患者肾病的发生。也没有证据提示糖皮质激素能预防 HSP 的复发,但能有效改善肾脏症状。
(3) 糖皮质激素的用量用法
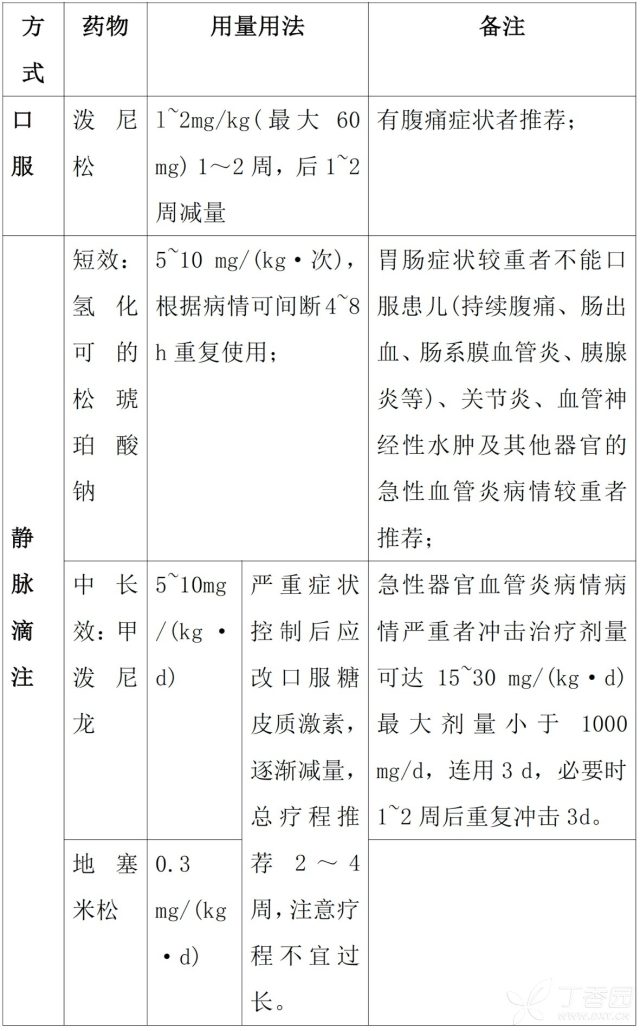
参考文献
[1] 中华医学会儿科学分会呼吸学组,《中华儿科杂志》编辑委员会. 儿童社区获得性肺炎管理指南 (2013 修订)(上). 中华儿科杂志. 2013. 51(10): 745-752.
[2] 中华医学会儿科学分会呼吸学组,《中华实用儿科临床杂志》编辑委员会. 儿童肺炎支原体肺炎诊治专家共识 (2015 年版). 中华实用儿科临床杂志. 2015. 30(17): 1304-1308.
[3] 《中华儿科杂志》编辑委员会, 中华医学会儿科学分会呼吸学组. 毛细支气管炎诊断、治疗与预防专家共识 (2014 年版). 中华儿科杂志. 2015. 53(3): 168-171.
[4] 中华医学会儿科学分会呼吸学组. 儿童闭塞性细支气管炎的诊断与治疗建议. 中华儿科杂志. 2012. 50(10): 743-745.
[5] 中华医学会儿科学分会呼吸学组,《中华儿科杂志》编辑委员会. 儿童支气管哮喘诊断与防治指南 (2016 年版). 中华儿科杂志. 2016. 54(3): 167-181.
[6] 中华人民共和国卫生部. 手足口病诊疗指南 (2010 年版). 国际呼吸杂志. 2010. 30(24): 1473-1475.
[7] 曹云, 程国强, 侯新琳等. 新生儿细菌性脑膜炎病因、诊断与治疗. 中华围产医学杂志. 2016. 19(12): 881-884.
[8] 中华医学会儿科学分会急救学组, 中华医学会急诊医学分会儿科学组, 中国医师协会儿童重症医师分会. 儿童脓毒性休克 (感染性休克) 诊治专家共识 (2015 版). 中华儿科杂志. 2015. 53(8): 576-580.
[9] 中华医学会儿科学分会免疫学组,《中华儿科杂志》编辑委员会. 儿童过敏性紫癜循证诊治建议. 中华儿科杂志. 2013. 51(7): 502-507.
