在临床工作中经常会遇到发热患儿就诊,引起发热原因很多,治疗方法也不同。下面和大家分享 1 个病例。
1. 病例回顾
患儿,女,4 岁 3 月,因「发热 5 天」入院。
5 天前无明显诱因出现发热,体温最高 40.3℃,偶有咳嗽、流涕,无气促,无抽搐,无血尿,无腹泻,当地就诊口服药物治疗(具体不详),仍有反复发热,拟「急性化脓性扁桃体炎」收住院。
患儿精神、睡眠尚可,食纳一般,二便正常,无药物、食物过敏史。
查体:神清,反应可,双眼睑稍浮肿,唇红,咽充血,双侧扁桃体Ⅱ°肿大、充血,表面可见脓点。颈软,呼吸平顺。双肺呼吸音清,未闻及啰音。心音有力,心律齐,无杂音。腹软,未及包块,肠鸣音正常。四肢肌张力正常。
辅助检查:血常规:WBC 11.35×109/L,LYM% 58.6%,NEUT% 28.1% ,MONO% 13.0%,HGB 128 g/L,PLT 155×109/L。
入院诊断:急性化脓性扁桃体炎
2. 病情分析
患儿入院后予青霉素抗感染,退热等治疗,但效果欠佳,仔细查体发现患儿除了双眼睑浮肿外,还有颈部淋巴结肿大,肝脾肿大,结合症状、查体及检验结果,分析如下:
(1)急性化脓性扁桃体炎:该病可有反复发热,双侧扁桃体Ⅱ肿大、充血,表面可见脓点,可伴有淋巴结肿大,但一般无肝脾肿大,血常规白细胞以中性粒细胞增高为主;目前不排除早期使用抗菌药物对血象影响,予完善 CRP、PCT 了解有无细菌感染;
(2)败血症:支持点:发热,肝脾肿大;不支持点:全身中毒症状不重,白细胞无明显异常;但反复高热,需完善血培养等检查排除;
(3)传染性单核细胞增多症:该病有典型临床「三联症」为发热,咽峡炎,颈部淋巴结肿大,可合并肝脾肿大,部分病人出现眼睑浮肿;该例白细胞分类淋巴细胞大于 50%,目前比较支持,予完善细胞形态、EB 病毒抗体、DNA 检查;
(4)病毒性肝炎:该患儿有发热、肝大;但无黄疸,无肝区疼痛,予完善肝功能,必要时行肝炎病毒抗体检查。
(5)白血病:支持点:可表现为发热、肝脾淋巴结肿大;不支持点:无贫血、出血等表现,血常规白细胞无明显升高或减低,血小板减低;予完善细胞形态检查,必要时骨髓细胞学检查;
(6)肾性水肿疾病:水肿一般始于眼睑、面部,但患儿无血尿,无高血压,ASO、尿常规无异常可排除。
3. 辅助检查结果回报
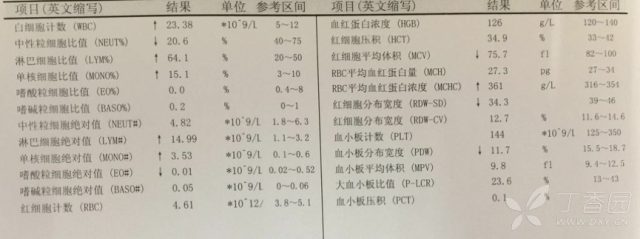
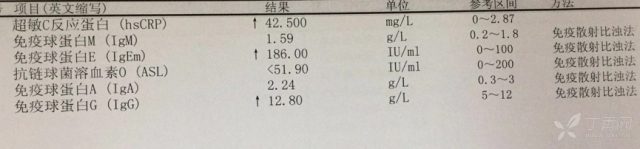
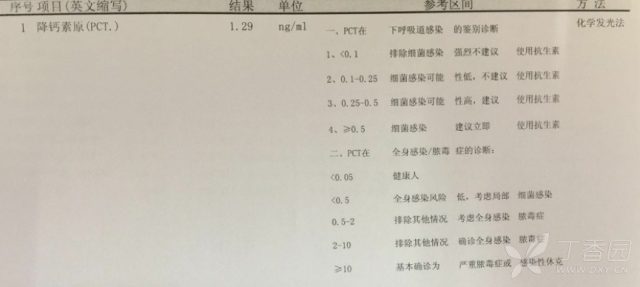


血培养(-);尿常规(-);EB 病毒抗体测定(-),EB 病毒 DNA 荧光定量 3.4E+4, 升高; B 超:肝、脾稍大,双侧淋巴结肿大。
患儿有典型临床三联症为发热、咽峡炎、颈部淋巴结,合并肝脾肿大、眼睑浮肿,结合白细胞分类淋巴细胞大于 50% 或淋巴细胞总数高于 5.0×109/L,EB 病毒 DNA 载量升高,可诊断:传染性单核细胞增多症,肝功能异常考虑病毒感染后免疫性肝损害。
临床上约 5% 传染性单核细胞增多症咽部合并细菌感染,此患儿 CRP、PCT 升高,为合并细菌感染所致,治疗上予加用阿昔洛韦抗病毒、护肝等治疗。患儿逐渐退热,肝脾恢复正常,治疗后复查血常规、CRP、肝功能、异型淋巴细胞基本正常。
4. 传染性单核细胞增多症的诊治
传染性单核细胞增多症 (infection mononucleosis,IM) 是由 Epstein Barr(EB) 病毒感染所致的一种单核-巨噬细胞系统急性增生性传染病。其典型临床「三联症」为发热、咽峡炎和颈部淋巴结肿大,可合并肝脾肿大,外周血中异型淋巴细胞增高,IM 是一良性自限性疾病,常发生于儿童及青少年,多数预后良好,少数可出现噬血综合征等严重并发症。
(1)临床表现
潜伏期:儿童较短,4~15 天,大多 10 天。
典型症状:
发热:可高达 39~40℃,持续 1 周左右;
颈部淋巴结肿大:90% 以上病例可见,本病特征之一;一般数天至数周内渐缩小,部分可持续数月;
咽峡炎:80% 以上病例可见,扁桃体充血肿大、部分可见白色分泌物附着,1/3 病例前腭可见疱疹或丘疹;
肝脾肿大:约有 50% 病例可见,肝肿大基本不会转变为慢性肝炎或肝硬化;部分病例病程第 2 周出现脾脏急剧增大;
眼睑浮肿:50% 病例可见,原因可能为眼部淋巴管回流受压所致;
皮疹:10% 病例可见,皮疹为非特异性。
并发症:
血液系统:Coombs 试验阳性自身免疫性溶血;粒细胞减少、ITP、嗜血细胞性淋巴组织增生症等;
神经系统:0.37-7.3% 患儿可出现脑炎、无菌性脑膜炎、GBS、视神经炎、横贯性脊髓炎等;
消化系统:肝功能损害等;该病肝损害不是 EBV 对肝细胞的直接损害,而可能是 EBV 作为一种免疫启动因子而致的间接免疫损害。
呼吸系统可并发间质性肺炎、胸腔积液,或因扁桃体肿大、咽部淋巴组织增生引起呼吸困难或吞咽困难。心脏、眼部、泌尿系等均可有损害。
(2)实验室检查
血常规:a. 白细胞分类淋巴细胞>50% 或淋巴细胞总数高于 5.0×109/L;b. 异型淋巴细胞达 10% 以上或总数高于 1.0×109/L;
血清嗜异凝集反应:阳性(起病 5 天可呈阳性,亦有迟至起病 4 周转阳性者);
EBV 特异性抗体:原发 EBV 感染首先产生针对衣壳抗原(CA)的抗体 IgG、IgM;急性感染晚期,抗早期抗原(EA)抗体出现,病后 2 周以上出现高峰;恢复期晚期,发病后 4~6 周,抗核抗原(NA)抗体产生。
诊断原发性 EBV 感染:① 抗 CA-IgM 阳性,以后复查转阴;② 急性期及恢复期双份血清抗 CA-IgG 抗体效价 4 倍升高;③ 抗 CA-IgG 为低亲和力抗体;④ 初期 VCA-IgG 抗体阳性,后期 EBNA 抗体转为阳性。
(3)诊断依据
临床诊断:满足典型临床表现中 3 条及外周血异常淋巴细胞 ≥ 10%;
实验室确诊:满足典型临床表现中 3 条及有原发 EBV 感染实验室诊断依据中任意 1 条。
(4)治疗
一般治疗:限制活动,卧床休息等,传单患儿脾肿大者在症状改善 2~3 月甚至 6 个月后才能剧烈运动;
对症治疗:可对症使用退热、保肝等措施,尽量少用阿司匹林降温,因其可诱发脾破裂及血小板减少;重型患儿发生咽喉严重病变或水肿者,有神经系统并发症及心肌炎、溶血性贫血,血小板减少性紫癜等并发症时,短疗程应用糖皮质激素可明显减轻症状,约 3~7 天,剂量 1 mg/kg.d,激素使用必须慎重,需参考上述指征。
抗病毒治疗:首选阿昔洛韦,但抗病毒治疗对改善症状和缩短病程无明显作用;
抗菌药物:仅合并细菌感染时应用;传单应用氨苄西林发生皮疹达 95%,多在用药 1 周左右出现,可能与本病免疫异常有关,故忌用氨苄西林和阿莫西林,以免引起超敏反应,加重病情。
5. 总结
看病思路广,不要看一半,化扁只是半成品,还要注意传单的症状。化扁的分泌物为黄色脓性分泌物,而传单扁桃体的分泌物则是白色渗出物,看起来相对「干净」;血常规白细胞明显升高,但以淋巴细胞为主也是传单特点。
本文作者:深圳龙岗中心医院 郭凯平
参考文献
[1] 江载芳,申昆玲,沈颖等. 诸福棠实用儿科学 [M]. 第 8 版. 北京. 人民卫生出版社,2015:916.
[2] 赵雪莲,王西阁,王军等. 儿童传染性单核细胞增多症 112 例临床特点分析 [J],中国实用医刊,2014,41(9)39-41.
[3] 郭孝红等. 传染性单核细胞增多症快速诊断的分析 [J],中国临床医生杂志,2016,8(44):108-110.
