发热、头痛、呕吐是儿科门诊经常遇到的临床表现,但是如果遇到一个发热、头痛、呕吐、精神差的患儿,你除了脑炎,还想到了啥病?
1. 病例回顾
患儿,男,11 岁 3 月,主因「发热 6 天,伴精神萎靡 5 天」入院。
患儿 6 天前无明显诱因下出现发热,热峰 38.9℃,热型不规则,伴头晕、头痛,精神萎靡,嗜睡,乏力,有呕吐,非喷射性,1~2 次/天,呕吐物为胃内容物,无咖啡样物,自行服用头孢克洛、布洛芬等治疗,症状较前稍缓解,仍有反复发热,精神萎靡,间断呕吐,遂来我院就诊。
自发病以来,患儿纳差,轻度嗜睡,大小便未见异常,既往体键,无癫痫、精神病家族史。
入院查体:T 37.1℃,P 99 次/分,R 17 次/分,WT 29 kg,BP 116/78 mmHg,神志清,精神稍差,对答切题,颈抵抗可疑阳性,心肺腹查体均未见异常,四肢活动自如,肌力、肌张力正常对称,双侧腱反射可引出,双侧巴氏征阴性,克氏征阴性,布氏征阴性。双侧跟膝胫试验为阴性,闭目难立(-),指鼻试验 (阴性),肢端暖,CRT1s。
辅助检查:入院后血常规 白细胞 8.07 x 109/L,中性粒细胞绝对值 6.57 x 109/L,中性粒细胞比例 81.4%,淋巴细胞比例 14.1%,红细胞 5.18 x 1012/L, 血红蛋白 147 g/L,红细胞压积 43.1%,血小板 323 x 109/L,超敏 C-反应蛋白< 0.499 mg/L;降钙素原正常;
肝、肾功能、心肌酶、电解质、凝血功能均未见明显异常;细胞免疫、体液免疫正常;查咽拭子支原体 DNA、EBV-DNA、呼吸道病毒 9 项抗原及血支原体抗体等均阴性、咽拭子培养(-);
测颅内压 110 mmH2O;脑脊液常规、生化未见异常;通过 PCR 法测脑脊液 单纯疱疹病毒Ⅰ型 DNA、单纯疱疹病毒Ⅱ型 DNA、呼吸道合胞病毒、流感病毒(IVA、B,PIVⅠ、Ⅱ、Ⅲ)、甲流、乙流核酸均阴性;
脑电图:不正常,醒睡均可见中央、顶区为主大量高-极高幅局限性慢波及活动反复出现,右侧著;右侧中央区为主见少量尖波、尖慢波发放;睡眠背景差,大量高幅慢波混合,周期无法分辨。
外院行头颅 CT 未见异常;
颅脑 MR+增强: 双侧半卵圆中心区、脑桥、延髓、右侧丘脑、左侧侧脑室后角旁白质异常,考虑急性播散性脑脊髓炎不除外。
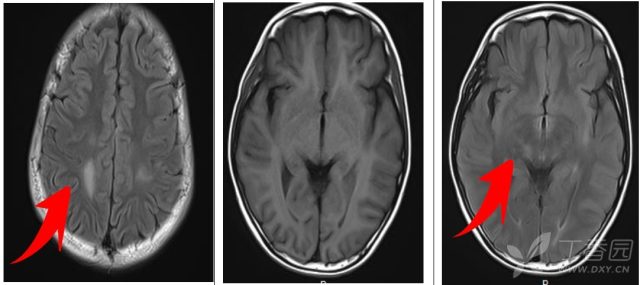
最后诊断:急性播散性脑脊髓炎
治疗:予甲泼尼龙 20 mg/kg.d 静滴 3 天,患无发热,精神状态明显好转,继之以泼尼松片 1.5 mg/kg.d 口服 10 天。目前患儿正在随访中,一般情况良好,尚未复查头颅磁共振。
2. 什么是急性播散性脑脊髓炎?
急性播散性脑脊髓炎(acute disseminated encephalomyelitis ,ADEM)是中枢神经系统免疫介导的急性脱髓鞘性疾病,多见于儿童和青少年,广泛累及中枢神经系统白质,临床表现多样。常见于感染或疫苗接种后,部分无前驱症状。该患儿为青少年,仅有发热,无呼吸道或胃肠道伴随及上感症状。
(1)临床表现有哪些?
多数患儿为急性或亚急性起病,少数为数天到数周逐渐进展的隐匿起病,极少数以爆发性急骤起病;正如该患儿起病较急,早期容易误诊。
根据临床特征可分为 3 型,脑脊髓型:脑和脊髓均受累;脑型:指脑症状突出;脊髓型:脊髓受累突出;
起病时发热可有可无,临床症状多种多样,以脑症状为主;
根据国内多个研究报道,首发症状以头晕、头痛为最多,还有呕吐、抽搐、意识障碍、精神差、精神异常等;当累及脑干时可有脑神经受累,如面瘫、吞咽困难等;小脑受损可有共济失调等;脊髓受累根据部位不同,可有截瘫或感觉障碍平面等。病程一般呈单相性,即发病后不再复发,通常症状和体征可相继在 2 周内完全出现,少数病程呈现复发性和多相性过程。
(2)实验室检查
本病实验室检查缺乏特异性;脑 CT 大多提示正常,但脑 MRI 示皮层下脑白质多发性散在非对称性长 T2 信号,也可侵犯基底节、丘脑、小脑、脑干及脊髓。
(3)如何进行诊断及鉴别诊断?
ADEM 的诊断主要依赖临床表现和影像学特点并排除其他类似疾病。根据 2012 版儿童 ADEM 诊断标准需要满足以下条件:
第 1 次发生的多灶性临床中枢神经系统事件,推定是炎症性脱髓鞘性原因;
不能由发热解释的脑病症状;
发病 3 月或以上没有新的临床或 MRI 表现出现;
急性期(3 月内)头颅 MRI 异常;
典型的头颅 MRI 表现:①弥漫性、边界模糊、范围 1~2 cm 的病灶,主要累及脑白质;②脑白质区 T1 低信号病变少见;③可存在深灰质区病变(丘脑和基底神经节)。
鉴别诊断:
感染性脑炎:二者都会有发热、头痛、精神行为异常、意识改变、抽搐等,所以临床经过及影像学是鉴别的关键。感染性脑炎极少累及脊髓,且 MR 病灶以灰质受累为著,为斑片状、脑回状,强化扫描呈斑片状或脑回状强化,脑脊液病原学可有阳性发现及特异性改变。而 ADEM 多有前驱感染或疫苗接种史,神经系统表现复杂多样,MR 以脑白质受累为主,脑脊液病原检查无异常;
播散性坏死性脑白质病:最常见于急性淋巴细胞白血病,预防脑膜白血病进行鞘内注射时或同时放射治疗均可增加其毒性。根据病史及影像学不难鉴别;
多发性硬化(multiple sclerosis MS):是中枢神经系统自身免疫性疾病,主要与多相型儿童 ADEM 鉴别,其在临床表现上难以鉴别,但 MS 的头颅 MR 主要表现为室周的小病灶,缺乏双侧弥漫性病变以及存在黑洞征、存在 2 个或以上的室周病变多见于 MS。
(4)治疗措施有哪些?
目前绝大多数学者认为皮质激素是一线药物。但药物种类、剂量和减量方法尚未统一。根据第 8 版诸福棠推荐药物及用法如下:
地塞米松静脉滴入,剂量 0.4~0.6 mg/(kg.d),每天 2 次,持续 10~15 天。改为口服泼尼松,按 1.5~2 mg/(kg.d),15 天后递减为 1 mg/(kg.d),持续 4~6 周后逐渐减量至 0.5 mg/(kg.d),总疗程 3~6 月;
甲基泼尼松龙冲击治疗,先按 20 mg/(kg.d) 用药 3 天,改为口服泼尼松,按 1.5~2 mg/(kg.d),15 天后递减为 1 mg/(kg.d),持续 4~6 周后逐渐减量至 0.5 mg/(kg.d),总疗程 3~6 月。该病例采用的为此治疗方法;
免疫调节剂,静滴丙种球蛋白(IVIG)用于本病的爆发型、重型或对泼尼松治疗失败者。剂量 400 mg/(kg.d),持续 5 天,然后改为口服泼尼松。也可以与糖皮质激素同时使用;
血浆置换,主要针对爆发型患者或应用糖皮质激素及丙种球蛋白无效者,置换后予口服泼尼松。
研究表明激素减量时间少于 3 周则会增加复发风险。
(5)预后如何?
儿童患者预后良好,多数 (57%~89%) 可在数周到数月内完全恢复,部分遗留轻度神经功能缺失症状,表现为感觉异常、运动障碍、视力下降、认知受损、继发癫痫等;少数爆发型早期死亡。
所以该病在早期识别格外重要,遇到精神差、发热的的患儿不要局限在感染性脑病等,在诊断不完全明确时,尽可能完善头颅磁共振检查(平扫+增强)。
参考文献
[1] 杨坤芳,陈育才,儿童多发性硬化和其他中枢神经系统脱髓鞘疾病诊断标准共识(2012 版)解读 [J]. 中国当代儿科杂志,2016,18(12) 1199-1204.
[2] 李东,张玉琴,儿童播散性脑脊髓炎临床进展 [J], 武警后勤学院学报(医学版),2017,26(4).
[3] 韦新平,张玉琴等,儿童播散性脑脊髓炎 39 例临床特征及随访分析 [J],2013,15(8) 693-695.
[4] 江载芳,申昆玲,沈颖等,诸福棠实用儿科学 [M], 第 8 版,北京,人民卫生出版社,2015:2039.
