昨天门诊,接诊了这样一位患儿:个子不高,面容呆滞,颜面浮肿苍白,走路缓慢。患儿家长说:医生,我们家孩子不长个,您能帮忙打点生长激素吗?说着还掏出了一张化验单。
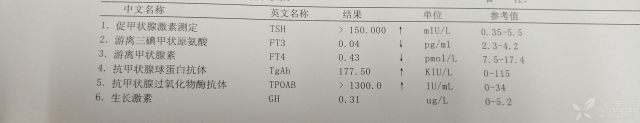
患儿 16 岁,身高只有 146 cm,体重 60 kg。自 12 岁后出现记忆力下降,运动减少,体重增加。
很明显,这位患儿应考虑甲状腺功能减低症,桥本甲状腺炎可能大。目前的治疗要点是纠正甲状腺功能,然后再去复测身高。因此给予左旋甲状腺素片口服。
笔者结合病例,总结了甲状腺功能减低症的病因、临床表现及诊治,与大家共同学习。
1. 甲状腺功能减低症 [1]
可分为先天性和获得性甲状腺功能减低。
先天性:散发性,地方性 2 种 [2];
获得性 [1]:环境导致的甲状腺功能减低;自身免疫性甲状腺炎;甲状腺切除;浸润性疾病;sick euthyroid 综合征;异位甲状腺误切等。
新生儿主要是先天性甲状腺功能减低;学龄期及青春期儿童常见自身免疫性甲状腺炎(桥本甲状腺炎)。
2. 临床表现有哪些?
(1)先天性甲状腺功能减低症(congenital hypothyroidism,CH)
① 新生儿期及小婴儿期的表现有:
常为过期产>40 周(1 分),出生体重高于普通新生儿>3.5 kg(1 分),后囟未闭(1 分);
喂养困难,哭声低,声音嘶哑;
胎便排出延迟,腹胀,便秘(2 分),脐疝(2 分);
面容臃肿(2 分),舌厚大(1 分),体温低、皮肤苍白(1 分),粗糙(1 分),末梢循环差,四肢张力低(1 分);
生理性黄疸期延长,超过正常 3 天(1 分),女孩(1 分)。
评分超过 5 分提示先天性甲状腺功能减低症 [1]。
② 未及时筛查可表现为
特殊面容:头大,颈短,皮肤粗糙、面色苍黄,毛发稀疏、无光泽,面部粘液水肿,眼睑浮肿,眼距宽,鼻梁低平,唇厚,舌大而宽厚、常伸出口外,手足宽厚,指趾粗短;
神经系统症状:智力发育低下,表情呆板、淡漠,神经反射迟钝;运动发育障碍,动作发育如翻身、坐、立、走等均较延迟,重者粘液水肿,昏迷;
生长发育停滞:患儿身材矮小,躯干长而四肢短小,上部量/下部量>1.5,骨龄落后;
生理功能低下:精神差,较安静,活动少,对周围事物反应少。嗜睡,纳差,声音低哑。体温低而怕冷,脉搏、呼吸缓慢,心音低钝,肌张力低。肠蠕动慢,腹胀,便秘。造血功能低下,常有贫血。
(2)获得性甲状腺功能减低
患儿常不出现明显的智力障碍、记忆力与理解力下降等表现,多伴有生理功能低下表现 [3]。局部可有甲状腺肿大,以及相应的压迫症状。
3. 如何诊断?
对于经筛查怀疑 CH 的患儿应再次进行 FT4,TSH 的检查。
血 TSH 升高、FT4 降低者,诊断为先天性甲减;
TSH 升高、FT4 正常者,可诊断为高 TSH 血症;
TSH 正常或降低,FT4 降低者,诊断为继发性或者中枢性甲减 [4]。
4. 先天性甲低症筛查的时机是?
足月新生儿出生 72 h 后,7d 之内, 充分哺乳, 足跟采血, 滴于专用滤纸片上测定干血滤纸片 TSH 值 [5]。
新生儿阶段的 TSH 值逐日变化,在出生后 30 分钟达到高峰,后逐渐下降至第 5~6 天达到平衡;T4 在出生后 24-48 小时达到高峰,约数周后达到正常。
未成熟儿如果伴有甲状腺发育不良,仍然可以有 TSH 明显升高 [1]。对于低或极低出生体重儿由于下丘脑-垂体-甲状腺轴反馈建立延迟,可能出现 TSH 延迟升高,为防止假阴性,可在生后 2~4 周或体重超过 2500 g 时采血复查测定 FT4,TSH[6]。
5. 如何治疗?
如果新生儿毛细血管血 TSH>40 mU/L,同时采静脉血复查甲状腺功能,可不必等静脉血结果即可尽快起始治疗;
如果新生儿毛细血管血 TSH<40 mU/L,同时采静脉血复查甲状腺功能:
若静脉 FT4 水平低于该年龄正常水平,则应立即启动治疗方案;
如果静脉 TSH>20 mU/L,即使 FT4 正常,也应启动治疗;
如果静脉 TSH 水平在 6~20 mU/L,对于出生超过 21d 的婴儿,其 FT4 在该年龄正常范围中,建议:完善检查,包括影像学检查,尽量明确诊断;与患儿家属沟通并征得同意后,立即启动补充甲状腺素和复查甲状腺功能,若拒绝治疗,需 2 周后复查甲状腺功能 [4];
国内指南 [6] 建议对于静脉血 TSH 高于 10 mU/L 者,T4 正常,如果复查后仍继续增高则应开始 L-甲状腺素钠治疗,当然初始剂量可以酌情减量,4 周后根据 TSH 水平进行调整。而对于 TSH 始终维持在 6~10 mU/L 的患儿是否给予治疗尚存在争议。美国儿科学会 [7] 认为出生 2~20 周的小儿, 其 TSH 的正常值范围是 1.7~9.1 mU/L, 因此多数专家不主张积极替代治疗,但需要临床密切随访。
(1)治疗目标
尽早使 FT4、TSH 恢复正常,FT4 最好在治疗 2 周内,TSH 在治疗后 4 周内达到正常 [6]。通常情况 TSH 水平在 T4 达到正常数周后才会达到正常 [8]。
最终目标血 FT4 应维持在平均值至正常上限范围之内,TSH 应维持在正常范围内,目的是使机体储备 T4 可转换成 T3。
目前认为婴儿初始治疗剂量 8 ug/kg.d, 在半月后 FT4,FT3 均可升至正常,90% 的婴儿 TSH 在 2 月后恢复正常 [1]。对于新生儿诊断 CH 者,初始剂量为 50 ug/d, 口服效果更佳(fT4 在 3 天内恢复正常,TSH 在 2 周内恢复正常)[8]。
注意:对于伴有严重先天性心脏病患儿,初始治疗剂量应减少。
表 1 不同年龄段的 L-甲状腺素钠剂量参考如下指标 [3]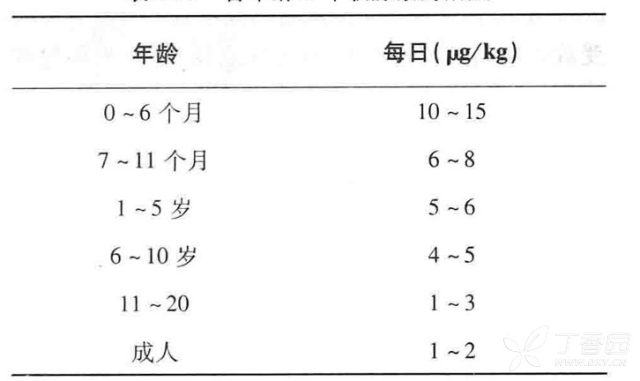
(2)如何用药?
国内外指南均建议一旦诊断 CH,左旋甲状腺素 (L-T4) 为首选治疗 [4,6,7,9]。L-T4 的平均半衰期为 7 天,在甲状腺功能减低的患者其半衰期有所延长至 9~10 天。
具体用法是:
每日一次口服,服药时间不限,但应每日固定时间服药 [4];
对于小婴儿,LT4 片剂应压碎后在勺内加入少许水或奶服用,不宜奶瓶内喂药,避免与豆奶、铁剂、钙剂、消胆胺、纤维素和硫糖铝等可能减少甲状腺素吸收的食物或药物同时服用 [6];
高剂量的甲状腺激素替代治疗可引起 TSH 水平受抑制,所以出生后几周应注意维生素 D 的摄入;
如果甲状腺素漏服,应该在发现时立即补服,如果已经是第二天,则应该服用 2 倍剂量 [8]。
(3)如何随访?
在初始治疗后的 1~2 周予第一次随访检查,而后每 2 周评估检查,直到 TSH 维持在正常范围。然后每 1~3 个月随访 1 次,直到 l 周岁;
1~3 岁的儿童,每 2~4 个月进行临床和实验室检查的随访;
超过 3 岁的儿童,每 3~12 个月定期随访,直到生长期结束 [4]。
(4)预后如何?
出生后 2 周内治疗开始治疗,预后很好,目前认为生后 3 月内开始治疗者平均智商为 89,6 月以内开始治疗者平均智商为约 70,7 月开始者平均为 54,3 岁以后发病者智力多接近正常 [1]。
本文作者:内蒙古科技大学包头医学院第一附属医院儿科 刘冲
参考文献
[1] 李桂梅主编. 实用儿科内分泌与遗传代谢性疾病 [M], 第 2 版. 济南, 山东科学技术出版社,2015:96-125.
[2] 王卫平主编. 儿科学 [M], 第 8 版. 北京: 人民卫生出版社, 2013:429-433.
[3] 江载芳, 申昆玲, 沈颖主编. 诸福棠实用儿科学 [M], 第 8 版. 北京: 人民卫生出版社,2015:2126-2143.
[4] Léger J,Olivieri A,Donaldson M,et al.European Society for Paediatric Endocrinology consensus guidelines on screening, diagnosis, and management of congenital hypothyroidism[J].J Clin Endocrinol Metab,2014,99(2):363-384.
[5] 中华人民共和国卫生部.新生儿疾病筛查技术规范 (2010 版) [S].2011 年 11 月 10 日.
[6] 中华医学会儿科学分会内分泌遗传代谢学组. 先天性甲状腺功能减低症诊疗共识 [J]. 中华儿科杂志,2011,49(6):421-424.
[7] Rose SR,Brown RS,Foley T,et al.Update of newborn screening and therapy for congenital hypothyroidism[J].Pediatrics,2006, 117 (6):2290-2303.
[8] Cabana MD 主编, 黄国英主译. 儿科 5 分钟速查 [M], 第 7 版. 上海: 上海科学技术出版社,2017:721-723.
[9] Okosieme O,Gilbert J,Abraham P,et al. Management of Primary Hypothyroidism Statement by the British Thyroid Association Executive Committee[J]. Clin Endocrinol,2015,84(6):799-808.
