病史简述:
女孩,8 岁 11 月,因「腹疼 3 天,呕吐 6 次」入院。
现病史:患儿于入院前 3 天无明显诱因下出现腹疼,疼痛以上腹为主,间歇性发作,每次持续 10 余分钟自行缓解,每天可发作十余次,疼痛剧烈时不能耐受。在当地医院就诊,行上消化道造影示胃动力减弱,胃炎;腹部 CT 未见明显异常,患儿口服造影剂后当日呕吐 6 次,呕吐物为胃内容物,无头疼,住院后给予「头孢他啶、西咪替丁、止吐」等对症治疗,患儿未再呕吐,但腹痛较前无明显好转。病程中患儿无发热,无咳嗽咳痰,解成形便一次,食纳差,精神欠佳,小便偏少。
既往史、食物及药物过敏史、个人史、生长发育史无特殊,其父有幽门螺杆菌感染。
体检:T:36.5℃,P:101 次/分,R:18 次/分,BP:118/81 mmHg,Wt:32 kg。神清,精神萎,自动体位,无营养不良貌,全身皮肤无黄染,无皮疹、出血点,浅表淋巴结未触及肿大,瞳孔等大等圆,光反应灵敏,口唇红润,颈软,双肺呼吸音稍粗,未闻及干湿性啰音;心音有力,律齐,未闻及杂音;腹部平软,无腹壁静脉曲张,未见胃肠型,左上腹压痛,无反跳痛,未触及包块,肝脾肋下未及,无移动性浊音,肠鸣音正常;脊柱四肢无畸形,活动良好;神经系统阴性。
外院辅助检查:
上消化道造影:胃动力减弱,胃炎。
腹部 CT:未见明显异常。
血常规:WBC:11.56X10^9/L;N:79.5%; Hb:128 g/L;PLT:351X10^9/L;CRP:8 mg/L.
双输尿管膀胱、肝胆胰脾 B 超:未见异常。
初步诊断:腹痛原因待查?
治疗给予奥美拉唑静滴,饮食忌食鱼虾蛋奶;完善相关的检查。
鉴别诊断:
(1)过敏性紫癜:患儿腹痛 3 天,曾呕吐 6 次,腹痛为阵发性,疼痛较剧,外院腹部 CT 等检查未见异常,血小板计数正常,虽全身皮肤未见皮疹,仍需考虑,完善检查、必要时行胃镜检查以明确诊断。
(2)消化性溃疡: 患儿腹痛与进食无明显关系,虽其父有幽门螺杆菌感染史,患儿未予以特殊处理可自行缓解,暂不考虑,必要时需行胃镜检查。
(3)急性胃炎: 患儿腹痛较剧,急性起病,外院给予头孢他啶、西米替丁等治疗后,疼痛无缓解,虽消化道造影示有胃炎,但其为间接征象,暂不支持。
(4)胰腺炎:腹痛以上腹部为主,腹痛发作时较剧,故应警惕,但患儿无暴饮暴食史,且腹痛可自行缓解,腹部 CT、B 超等未见异常,待查血尿淀粉酶等相关检查以排除。
(5)外科急腹症:患儿有腹痛,无肛门停止排气排便、大便未见脓血,腹部无明显压痛及反跳痛,腹部 CT、B 超等无异常,暂不支持。
入院后相关检查:
血常规:WBC:15.35X10^9/L,Hb: 135 g/L,N:75.3%,,L:18.2%, PLT: 387X10^9/L, CRP: 8 mg/L。
尿常规:尿隐血(+),尿酮体(+++),尿蛋白(+),尿白细胞(+)。
幽门螺杆菌抗体(现症感染):HP 现症感染阴性;HP 抗体阴性。
传染病 4 项(乙肝二对半,HCV,HIV, TP):正常。
肝肾功能及电解质:正常;血尿淀粉酶:正常。
总 IgE: 免疫球蛋白 E115.2IU/ml.
过敏原 sIgE19 项:点青霉/烟曲霉/分枝孢霉/交链孢霉:弱阳性。
体液免疫 6 项:免疫球蛋白 A:2.39 g/L,余正常。
自身抗体组套:均阴性。
淋巴细胞免疫分析: T 辅助/诱导淋巴细胞:29.61%,余未见异常。
经家属同意,行胃镜检查,
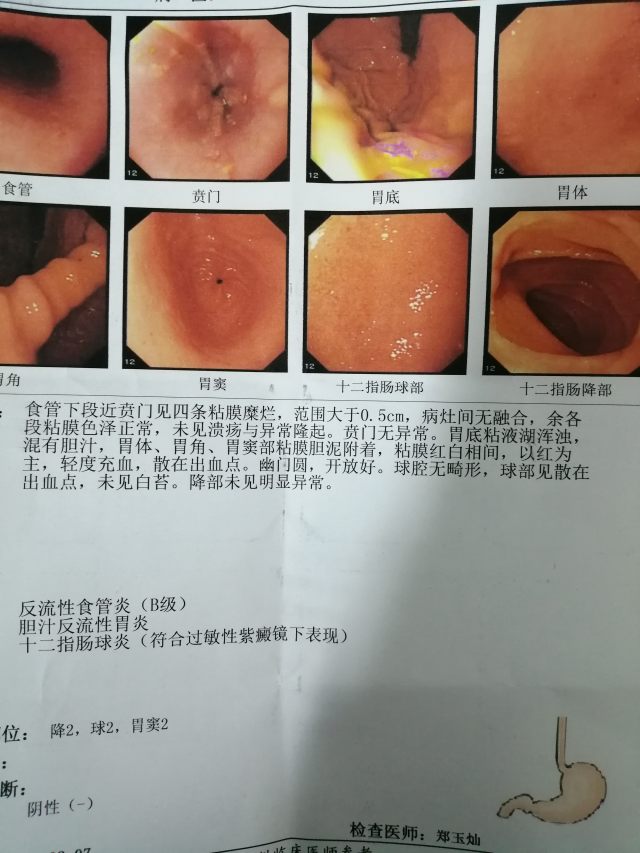
结果如下:食管各段粘膜色泽正常,未见溃疡与异常隆起;贲门无异常;胃底正常,粘膜糊黄绿色,胃体部粘膜轻度充血,胃角粘膜光滑无异常;胃窦部粘膜红白相间,以红为主,轻度充血无出血点;幽门圆,开放好;球降部粘膜见多处斑片状充血糜烂。考虑:腹型过敏性紫癜?
调整治疗方案
给予地塞米松,奥美拉唑、复方甘草酸苷静滴,双嘧达莫口服治疗及对症处理。
次日患儿腹痛缓解消失,未再复发,地塞米松减至最小量,带药出院。出院诊断:腹型过敏性紫癜?2 周后进行随访,家长电话告知:患儿双下肢出现对称性皮疹。至此确诊:过敏性紫癜!
资料学习及总结
(1)过敏性紫癜的诊断标准:2010 年欧洲抗风湿病联盟、国际儿科风湿病学试验组织、欧洲儿科风湿病学会(EULAR/PRINTO/PRES)制定的 HSP 诊断标准 [1]:
可触性皮疹(必要条件)伴以下任何 1 条症状:
①弥散性腹痛;②任何部位活检示 IgA 沉积;
③关节炎/关节痛;④肾脏受损表现(血尿和/或蛋白尿)。
(2)腹型过敏性紫癜:HSP 可侵害多系统,根据受侵害系统不同分为:皮肤型、腹型、关节型、肾型、混合型。
以消化道症状为主要表现的 HSP 称为腹型 HSP。
其中部分病例是以消化道症状为首发症状,不出现皮肤紫癜,给临床医师的诊断带来一定的难度。腹型 HSP 的主要诊断依据来自于消化内镜的检查,内镜检查可以在直视下观察消化道病变情况并能取活检,对 HSP 累及胃肠道的早期诊断有无可替代的价值 [2]。
(3)HSP 的病因仍未完全阐明, 感染,过敏因素,
遗传因素等等可能相关,引起免疫系统产生 IgA 免疫复合物, 诱导广泛白细胞碎裂型小血管炎。
(4)HSP 胃肠道症状的常见表现为腹部阵发性绞痛、呕吐、便血。 腹痛症状明显,但腹部体征较轻微,仅有轻微压痛而无肌紧张或固定压痛点,症状体征分离是腹型 HSP 的重要特征。在腹痛的过程中,患者可以出现消化道出血,一般比较隐匿,出血量较少,主要症状是黑便,而非血便,严重者可发生呕血。肠套叠是腹型 HSP 少见但严重的并发症,并发症还有肠坏死、肠穿孔、肠系膜血管炎、胰腺炎、胆囊炎、 胆囊积水、蛋白丢失性肠病及肠壁下血肿致肠梗阻等 [3]。
(5)消化道内镜:能直接观察 HSP 患儿的胃肠道改变,当临床表现缺乏特异性时,尽早行内镜检查可为诊断提供依据;胃、小肠和结肠均可受累,以十二指肠降部的黏膜损害表现相对更为严重;典型表现为密集程度不同的紫红色黏膜疹,平坦或略高出黏膜表面, 疹间的黏膜表现可正常,严重时黏膜疹融合成大片的黏膜淤斑或黏膜破损形成糜烂,部分部位甚至可形成不规则的溃疡。胃部充血水肿以及胃部糜烂和小溃疡对于 HSP 的诊断并不具有特异性,而十二指肠出现典型的病变改变却可以作为 HSP 的诊断提示。
注意:消化道内镜的检查不能作为确诊的依据,只是诊断的提示;确诊必须要有皮肤的可触性皮疹。
(6)X 线和 CT 检查 :腹部 X 检查不具特征性;CT 检查对腹型 HSP 诊断较具特征性:当 CT 示多节段的跳跃性肠壁增厚、肠系膜水肿、血管充血与非特异性淋巴结肿大时, 结合长时间剧烈腹痛病史及实验室检查, 应考虑腹型 HSP 的可能性 [4]。
(7)鉴别诊断:以消化道症状为首发表现的腹型 HSP 易误诊为外科急腹症, 甚至误行手术治疗仍不能解决症状。在儿外科中易误诊为急性阑尾炎、腹膜炎、胆囊炎、Meckel 憩室等;在儿内科中易误诊为急性肠系膜淋巴结炎、急性胃肠炎、消化道溃疡、出血坏死性小肠炎和上消化道出血等。因为这些疾病的治疗无需使用激素,所以对腹型 HSP 的腹痛症状往往不能改善。
9. 预后与复发:儿童腹型 HSP 的预后大多良好,除少数重症患儿由于肠出血、肠套叠、肠坏死危及生命,大多痊愈。
本病的远期预后取决于肾脏是否受累及损伤的程度。肾脏病变会迁延不愈,可持续数月或数年,少数病例发展为持续性肾脏疾病甚至肾功能不全。
本文作者:滁州市第一人民医院儿童院区消化科 张光成
参 考 文 献
[1] Ozen S,Pistorio A, Iusar SM, et al. EULAR/PRINTO/PRES criteria for Henoch-Schӧnlein purpura,childhood polyarteritis nodosa,childhood Wegener granulomatosis and childhood TaKayasu arteritis: AnKara 2008. Part Ⅱ: Final classification criteria [J]. Ann Rheum Dis 2010,69(5):798-806.
[2] 王玲,刘海峰. 儿童腹型过敏性紫癜的内镜特点及治疗. 2017,35(12):946-948.
[3] 陈思迁,吴捷. 儿童腹型过敏性紫癜研究进展. 国际儿科学杂志,2016,43(1):48-55.
[4] 闫拮,李欣,赵滨,等. 儿童腹型过敏性紫癜的 MSCT 诊断及鉴别诊断,2013,28(7):735-738.
(安徽滁州市第一人民医院儿童院区消化科 张光成 239000)
