临床诊疗过程中,医患沟通的重要性不言而喻,甚至可能关系到治疗的成败。诊治下面这位患儿时,我遇到了一位深藏不漏的「扫地僧」!
又是一个忙碌的值班日,我刚刚在接诊室结束谈话,就见到一老一少两个男人抱着一个孩子呼哧呼哧的跑过来,边跑边喊:医生,快看看孩子怎么了?
我立即接过孩子放在治疗台,这是一个刚出生 3 天的女婴,皮肤发绀伴出血点,呼吸急促伴呻吟 1 天。
患儿 G1P1,其母 3 天前因孕 39+3 周顺产,患儿娩出后,近 3 天少吃少动、精神差,产科嘱患儿家属 NICU 就诊,家属拒绝,今日在门诊就诊等待检查时突然出现面色紫绀、呻吟,急来 NICU。
查体:T 不升,P 170 次/分,R 62 次/分,G 2.93 kg,神志淡漠,反应差,全身皮肤紫绀,可见点状出血点,口周及四肢末端紫绀明显;头颅左侧顶部可触及约 10 × 10 cm 产瘤,前囟张力高;巩膜轻度黄染,双侧瞳孔等大等圆,对光反射存在;颈软,双肺呼吸音粗,可闻及痰鸣音,头罩吸氧下氧合维持 80~90%;脐带包扎好,可见渗血,腹软,未触及包块,肝右肋下 2.5 cm,质软,胃管可抽出血性胃液,四肢肌张力弱,吸乳、觅食反射差。
初步诊断:(1)新生儿败血症;(2)DIC;(3)感染性休克;(4)消化道出血;(5)头皮血肿;(6)颅内出血?
立即给予扩容、改善循环、抗感染、改善凝血功能、留置胃管暂禁食、头罩吸氧、心电氧合监护等治疗,急查血常规、DIC。
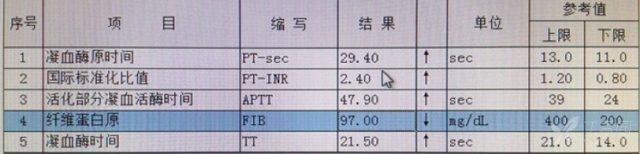
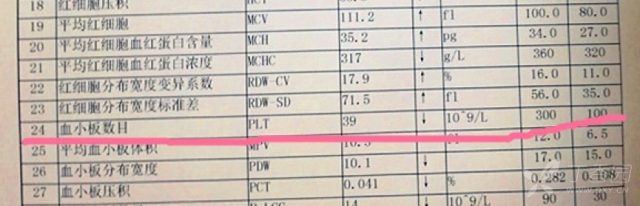
可见 DIC 异常,血小板减少,患儿已有自发性出血,通知血库备血浆,预约冷沉淀、血小板。
抢救过程中,患儿出现抽搐发作,双目凝视、手足抖动,持续约 10S,氧合跌到 60~70%,予苯巴比妥静推、气囊复苏通气后氧合恢复至 90% 左右。高度怀疑颅内出血,立即带氧气、输液行急诊头颅 CT 检查。
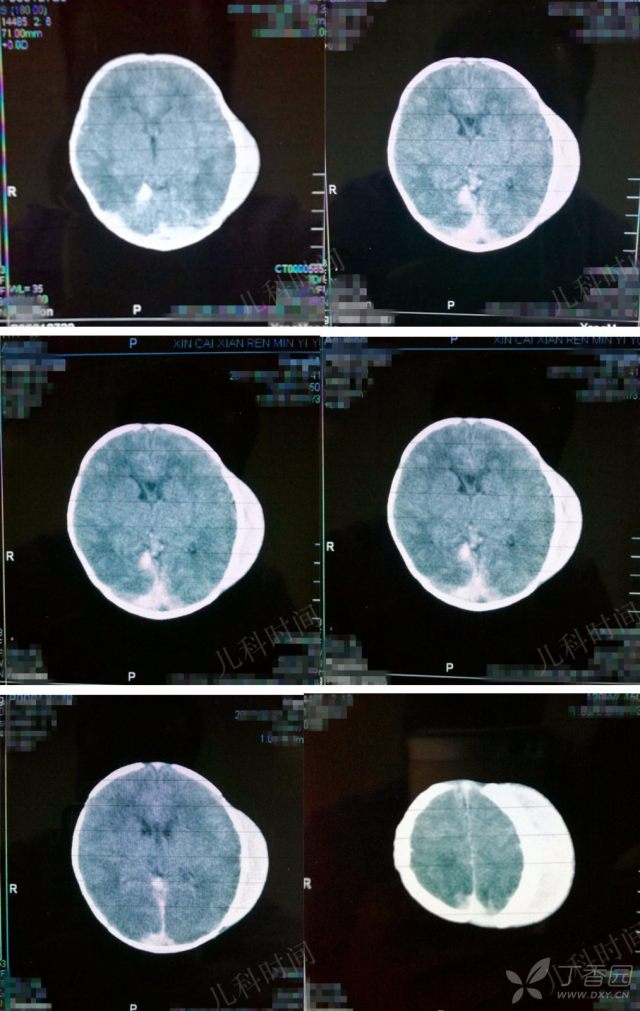
可见蛛网膜下腔出血,比较大的头皮血肿。
至此,有了比较明确的初步诊断:(1)新生儿败血症;(2)新生儿凝血功能障碍;(3)新生儿颅内出血;(4)新生儿消化道出血;(5)感染性休克;(6)新生儿血小板减少;(7)头皮血肿。
患儿病情如此严重,需要和家属进行详细的沟通:首先,这么异常的 DIC、自发性出血,输血是必须的,需要家属签字同意;其次,如果再次出现氧合下降,头罩吸氧支撑不住的情况下,需要家属签字同意使用呼吸机;再次,是预后、费用等问题。
将家属集中到谈话间,患儿的父母都刚刚年满 18 岁,母亲还住在产科,父亲面对这么复杂的情况彻底没了主意,显得手足无措,家中做主的是孩子爷爷。和家人介绍完病情后,孩子爷爷提出两个问题:(1)这么严重的病还能不能救活?要花多少钱?我们家刚建了 1300 平的房子,现在没有钱!(没错,是 1300 平!这让我们这些小穷医生情何以堪!)(2)救活后会不会留下后遗症?
好吧,听这口气,不仅没有钱,还要一口价包治好、包无后遗症!这时主任也上场,反复向家人讲述孩子的严重病情,希望先尽力治疗孩子,但这么严重的病情不能保证预后。
一家人沉默了一会,要求去产科和孩子母亲商量。离开之前我千叮咛万嘱咐,孩子急需输血提供凝血因子、改善凝血功能,一定要早去早回。在谈话间如坐针毡的等待许久,多次拨打病历上留的电话也无人接听,难道要放弃治疗?平心而论,面对患儿,哪怕只有一分希望,我们就应该尽百分的努力!
于是我决定去产科寻找,可是刚才已经和他们谈过,效果不佳,去了又该怎么沟通呢?这时在谈话间拖地的保洁阿姨引起了我的注意,心中暗想,保洁阿姨和孩子爷爷年纪相仿,应该有孙子孙女,如果她和我一起去,应该和孩子爷爷有共同语言,沟通效果应该比我好。
跟保洁阿姨说了情况,阿姨很给力,立即和我一起去了产科。果不其然,保洁阿姨见到孩子爷爷奶奶就像见到亲人一样,先是和他们拉家常、谈琐事,而后自然而然的谈到孩子,阿姨表示,不管怎么说都是自己的孩子,虽然病情严重,还是应该尽力抢救,至少做到自己问心无愧,不然你们亲家那里也不好交代。然后他们又聊起了投胎、来世等高深的话题。在阿姨耐心沟通下,孩子爷爷奶奶表示要尽力抢救,立即签字同意输血,必要时使用呼吸机。
果然高手在民间,阿姨就像天龙八部中的扫地神僧一样,平时深藏不露,关键时刻扭转乾坤,大赞!

(图片来自网络)
今天,孩子满月来做复查,精神好、吃奶好,人也长胖了不少,各项检查基本正常,这在当时简直不可想象!
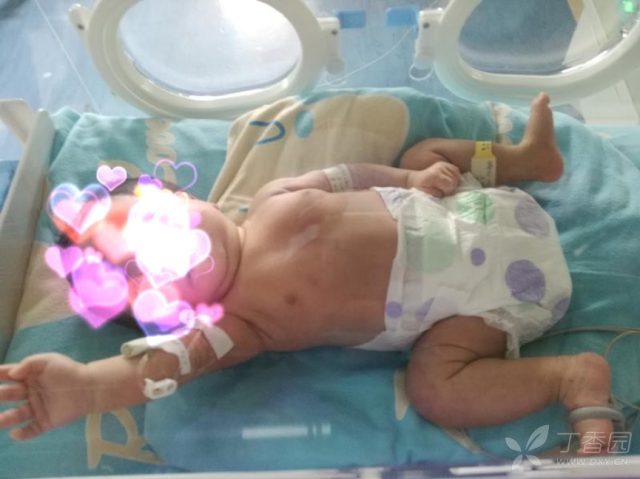
回想当初,如果没有保洁阿姨帮忙沟通,这个孩子的结局可想而知。现实中,由于医患双方认知、沟通等影响,并不是都能顺利取得家属信任。期待未来能有一种 APP,能够根据家属的具体情况派来一位「扫地僧」帮助谈话沟通!
各位同仁们在医患沟通中有什么难忘的、特别的经历,一起分享下吧!
本文作者:河南省人民医院豫东南分院 NICU 李巍
